A depressão é uma doença comum que limita gravemente o funcionamento psicossocial e diminui a qualidade de vida. Embora fatores sociais e culturais,
Nutrição vs Depressão

A depressão é uma doença comum que limita gravemente o funcionamento psicossocial e diminui a qualidade de vida. Embora fatores sociais e culturais, como o nível socioeconômico, possam ter um papel na depressão maior, fatores genéticos e outros fatores biológicos conduzem à ocorrência dessa condição.[2]
Nos últimos anos, o campo da Psiquiatria Nutricional gerou dados que apoiam o papel dos padrões alimentares no risco de depressão e no controle dos sintomas. Os padrões dietéticos, incluindo a dieta mediterrânea e uma dieta “anti-inflamatória”, estão associados a um risco reduzido de depressão em estudos transversais e prospectivos. Também existem dados que mostram associações semelhantes para ansiedade e transtorno bipolar. [1]
Entendendo a Depressão…
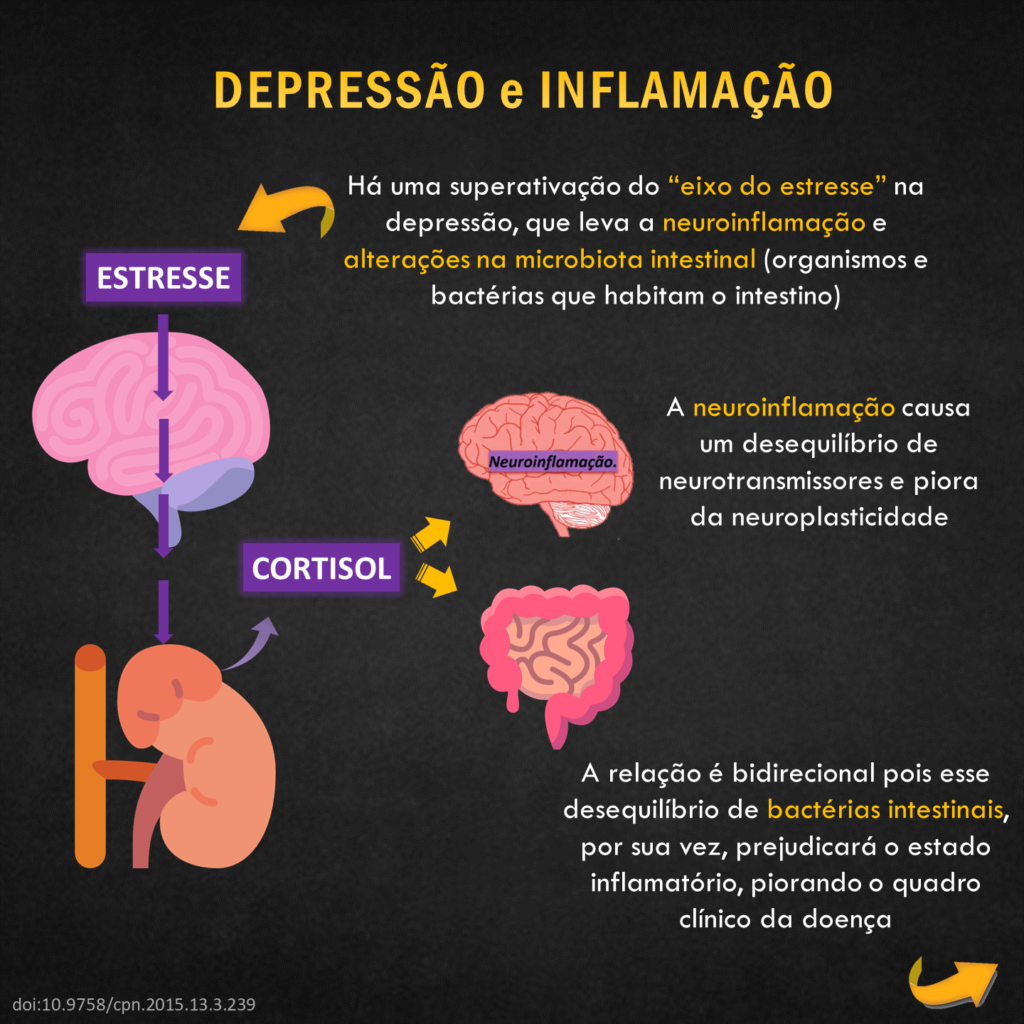
Um dos achados biológicos mais consistentes na depressão é sua associação às alterações no eixo HPA, com consequente aumento crônico do cortisol plasmático. A superativação dessa via eleva a inflamação, e esta, por sua vez, está ligada ao desenvolvimento e exacerbação dos sintomas depressivos. [2]
No cérebro adulto, existem células-tronco a partir das quais novos neurônios podem ser gerados, processo denominado neurogênese. Interessantemente, o poder de neuroplasticidade cerebral é alterado pela inflamação e disfunção do eixo HPA.
De fato, a depressão não é “frescura”, mas sim uma patologia, que deve ser tratada como tal. Como resultado da neuroinflamação, até a morfologia do cérebro muda! A espessura do córtex e volume do hipocampo é menor em pacientes com depressão, e os estudos relacionam o grau de perda de volume à duração da depressão não tratada. [2]
As alterações na plasticidade neuronal causa aumento da atividade do sistema glutamatérgico e alteração na produção e disponibilidade de serotonina, dopamina e noradrenalina, os quais são importantes para a regulação do humor e comportamento.
E qual a relação da alimentação com a depressão?
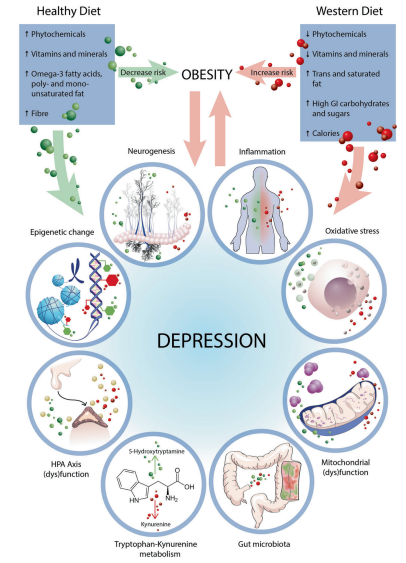
Padrões alimentares saudáveis (e nutrientes específicos) demonstraram propriedades antiinflamatórias que podem ser relevantes para transtornos de saúde mental. Tanto os estudos observacionais longitudinais quanto os ensaios clínicos mostram que a adoção de padrões alimentares saudáveis, como a dieta mediterrânea, reduz a inflamação sistêmica.
Assim, modificar as dietas pró-inflamatórias tipicamente associadas à doença mental para um padrão alimentar mais mediterrâneo ou antiinflamatório poderia apresentar uma nova estratégia para neutralizar o estado inflamatório associado ao início e à gravidade dos transtornos mentais.
Existem muitos componentes nutricionais de um padrão alimentar saudável. Alguns são de particular interesse devido à sua capacidade de reduzir a inflamação. Entre eles, fitoquímicos como os polifenóis, presentes no mirtilo, cacau e curcumina, resveratrol, chá-verde entre outros, possuem fortes propriedades antiinflamatórias que podem ser benéficas para uma variedade de distúrbios neuropsiquiátricos. Ácidos graxos ômega-3, ácidos graxos poliinsaturados encontrados em altas concentrações em produtos alimentícios marinhos, como salmão, também têm propriedades antiinflamatórias e podem melhorar os desfechos clínicos. [1,3,4]
Estresse Oxidativo
O desequilíbrio dos processos oxidativos e antioxidantes, pode resultar em lesão celular, que também está ligada à depressão.
A dieta pode exacerbar ou melhorar o estresse oxidativo. Estudos em animais sugerem que dietas de estilo ocidental com alto teor de gordura saturada e açúcar podem aumentar os marcadores de estresse oxidativo, como oxidação de proteínas e peroxidação lipídica no cérebro. Devido à alta carga de estresse oxidativo relatada em pessoas com transtornos mentais, aumentar a qualidade da dieta, com alto consumo de fibras, vitaminas e fitoquímicos, pode ser uma intervenção viável para repor as defesas antioxidantes esgotadas.
Microbiota Intestinal
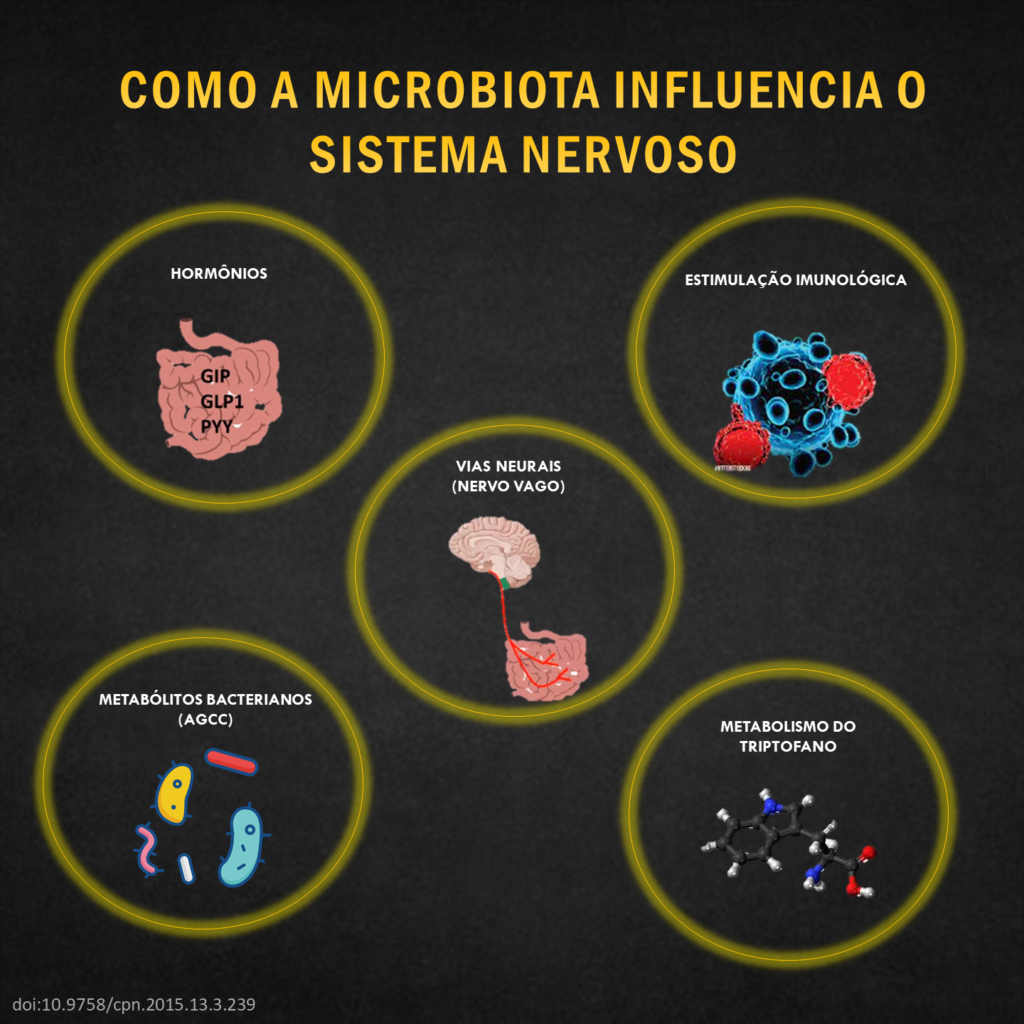
Embora os mecanismos exatos ainda estejam sendo elucidados, várias vias diretas e indiretas foram propostas pelas quais a microbiota intestinal pode modular a função e o comportamento do cérebro, principalmente através da inflamação. Uma dieta de estilo ocidental com alto teor de gordura, por exemplo, resultou em um aumento da proporção de Firmicutes(bactérias “ruins”)/ Bacteroidetes (“bactérias “boas”) , bem como redução do comportamento exploratório, aumento da ansiedade e diminuição da memória em modelos de roedores.
Portanto, manipular a microbiota intestinal por meio de suplementos dietéticos (probióticos e prebióticos) e estratégias dietéticas (por exemplo, alimentos fermentados, como kombucha, iogurte; um padrão mediterrâneo com alto consumo de fibras, frutas e vegetais) influencia no eixo intestino-cérebro e consequentemente nos sintomas depressivos. [5]
Obesidade
A relação entre transtornos do humor e obesidade é bidirecional e complexa. Dados meta-analíticos mostram que tanto homens quanto mulheres com obesidade têm um risco 55% maior de desenvolver depressão, enquanto indivíduos com depressão têm um risco 58% maior de desenvolver obesidade.
Uma revisão recente relatou várias vias interconectadas que podem estar envolvidas nessa relação. Uma dessas vias inclui o eixo HPA desregulado, resultando em transtornos de humor e obesidade. Além disso, níveis reduzidos de vários neurotransmissores envolvidos na regulação dos circuitos de recompensa, humor e ingestão alimentar são relatados após a exposição a uma dieta rica em gordura, incluindo serotonina e dopamina. Por outro lado, em uma tentativa de mitigar a ansiedade relacionada ao estresse – e devido a fenômenos conhecidos como comer emocional- o estresse crônico e a hiperativação do eixo HPA podem levar ao consumo excessivo de comida de estilo ocidental e subsequente obesidade.
De forma promissora, a restrição calórica e as dietas para perda de peso podem ser um método confiável para reduzir o estado inflamatório e os sintomas depressivos em indivíduos com sobrepeso. [1]
RESUMINDO…

Marx, W., Lane, M., Hockey, M., Aslam, H., Berk, M., Walder, K., … Jacka, F. N. (2020). Diet and depression: exploring the biological mechanisms of action. Molecular Psychiatry. doi:10.1038/s41380-020-00925-x
Malhi GS, Mann JJ. Depression. Lancet. 2018 Nov 24;392(10161):2299-2312. doi: 10.1016/S0140-6736(18)31948-2. Epub 2018 Nov 2. PMID: 30396512.
Fusar-Poli L, Vozza L, Gabbiadini A, Vanella A, Concas I, Tinacci S, Petralia A, Signorelli MS, Aguglia E. Curcumin for depression: a meta-analysis. Crit Rev Food Sci Nutr. 2020;60(15):2643-2653. doi:10.1080/10408398.2019.1653260. Epub 2019 Aug 19. PMID: 31423805.
Liao Y, Xie B, Zhang H, He Q, Guo L, Subramanieapillai M, Fan B, Lu C, McIntyre RS. Efficacy of omega-3 PUFAs in depression: A meta-analysis. Transl Psychiatry. 2019 Aug 5;9(1):190. doi: 10.1038/s41398-019-0515-5. Erratum in: Transl Psychiatry. 2021 Sep 7;11(1):465. PMID: 31383846; PMCID: PMC6683166.
Evrensel A, Ceylan ME. The Gut-Brain Axis: The Missing Link in Depression. Clin Psychopharmacol Neurosci. 2015 Dec 31;13(3):239-44. doi: 10.9758/cpn.2015.13.3.239. PMID: 26598580; PMCID: PMC4662178.
Gostou do conteúdo? Compartilhe!
-
Whatsapp
-
Facebook
-
Twitter





Comentários